Câu chuyện của bé Nguyễn Hải An – 7 tuổi vừa qua đời nhưng trước khi mất đã có tâm nguyện được hiến tặng toàn mô tạng của mình để trao cơ hội sống cho những bệnh nhân bị suy tạng thực sự khiến cộng đồng xúc động.
Đáng nói hơn, từ câu chuyện này đã có tác động rất lớn dẫn tới việc đăng ký hiến giác mạc mô tạng đã tăng nhanh một cách kỷ lục – một việc trước đây hiếm thấy và đang là khó khăn lớn đối với những người làm công tác ghép tạng do thiếu nguồn.
Tâm lý vẫn là rào cản
Hiện nay ghép tạng là phương thức duy nhất cho bệnh nhân suy tạng giai đoạn cuối. Thế nhưng cái khó ở đây là không có nguồn tạng. Thống kê sơ bộ được PGS - TS Nguyễn Tiến Quyết – nguyên Giám đốc Bệnh viên Việt Đức, đưa ra cho thấy hiện cả nước đang có hơn 6.000-7000 người chờ ghép thận, hàng nghìn người chờ ghép gan và tim nhưng không có tạng để ghép. Còn số bệnh nhân đăng ký chờ ghép giác mạc hiện nay cũng khoảng 1.000 người.
Với người bệnh bị suy thận, họ có thể lọc máu theo chu kỳ để duy trì sự sống còn người suy tim đến giai đoạn cuối nếu không được ghép sẽ chết. Riêng ghép gan và thận có thể lấy từ người cho sống và người cho chết tim. Nhưng tim thì chỉ có thể lấy ở người chết não. Nói về kỹ thuật ghép tạng, TS Nguyễn Tiến Quyết khẳng định trình độ của Việt Nam đã tiệm cận với thế giới. Minh chứng ở Bệnh viện Việt Đức cứ một người cho chết não, ngay lập tức triển khai được một bàn ghép tim, một bàn ghép gan và hai bàn ghép thận. Đây là điều đặc biệt bởi hiện nay trên thế giới, mỗi bệnh viện chỉ chuyên ghép về một tạng.
“Có ngày, Bệnh viện Việt Đức ghép 7 cái tạng, 3 ca ghép thận từ người cho sống, 2 ca ghép thận từ người cho chết não, 1 ca ghép gan, 1ca ghép tim”- bác sĩ Quyết nói và cho biết thêm với bệnh nhân bị thận, nếu không ghép được thận mà cứ lọc máu thì một tuần có 6 ngày, 3 ngày phải lọc máu. Quan trọng hơn bệnh nhân gần như gắn với bệnh viện suốt đời, nguy cơ các bệnh nhiễm trùng cao và chưa kể những biến chứng khác. Còn nếu ca ghép tạng thành công thì chỉ sau một tuần sức khỏe người bệnh sẽ ổn định. Người bệnh chỉ chỉ uống thuốc và có thể đi làm trở lại sau vài tháng.
“Một ca mổ ghép thận, nếu chỉ tính riêng 10 ngày phẫu thuật và nằm viện hết khoảng 250-300 triệu đồng. Dù chi phí lớn nhưng có lợi ở chỗ sức khỏe người bệnh sẽ dần bình thường trở lại, tiếp tục làm ra của cải vật chất. Còn lọc máu năm đầu kinh tế có thể chi như một ca mổ ghép thận nhưng những năm sau sẽ tăng lên, mà người bệnh gần như gắn liền với bệnh viện” – bác sĩ Quyết phân tích.
Hiện nay, không chỉ ở Bệnh viện Việt Đức mà nhiều bệnh viện lớn khác tại Việt Nam như Chợ Rẫy TP Hồ Chí Minh, Trung ương Huế, Vinmec, Bạch Mai, 103, Đà Nẵng… cũng có thể triển khai kỹ thuật này. Tuy nhiên kỹ thuật chỉ là một chuyện nhưng ngành ghép tạng của Việt Nam muốn phát triển được như là các nước trên thế giới thì phải có nguồn người cho tạng.

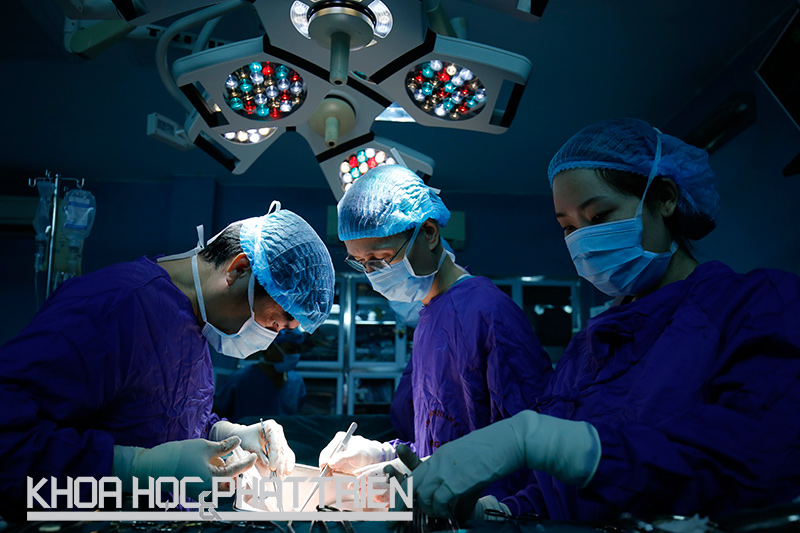
Các bác sỹ của Bệnh viện 103 đang tiến hành ghép thận cho bệnh nhân Nguyễn Hồng Quân (31 tuổi - Hà Nội). Ảnh: Lê Loan
Điều kiện để được hiến tạng
Theo Luật Hiến tặng mô, tạng ban hành năm 2006 và có hiệu lực từ tháng 1/2007, bất kỳ ai đủ 18 tuổi trở lên, có năng lực hành vi dân sự đầy đủ đều có quyền hiến tặng mô, tạng khi còn sống hoặc đăng ký vào danh sách hiến tặng mô, tạng tiềm năng. Tuy nhiên, quy định này lại trở thành rào cản cho những người dưới 18 tuổi muốn hiến tặng mô tạng.
Theo quy định, người dưới 18 tuổi không được hiến tạng khi còn sống. Với người hiến đã qua đời thì pháp luật không quy định tuổi tác. Trong trường hợp người hiến chết não dưới 18 tuổi, pháp luật hiện cũng chưa có quy định. Như trường hợp của bé Hải An, sau khi bé qua đời, mẹ bé có mong muốn hiến toàn bộ nội tạng. Tuy nhiên, do bé đã qua đời nên chỉ có thể lấy giác mạc. Ngoài ra có thể lấy các bộ phận khác như gân, da, xương nếu gia đình đồng ý hiến. Còn nguyện vọng lấy hiến nội tạng chỉ có thể thực hiện nếu người hiến chết não.
“Nếu người dưới 18 tuổi không may qua đời, trong trường hợp đó có thể hiến toàn bộ cơ thể, giác mạc, gân, da, xương hoặc hiến thi thể. Luật pháp không giới hạn độ tuổi. Đây là lí do trường hợp của bé Hải An được tiếp nhận. Còn người hiến tạng khi còn sống, luật pháp quy định phải từ 18 tuổi trở lên. Với người hiến phải được xác định đã chết não mới có thể tiến hành lấy tạng, còn chết thực vật cũng không được chấp nhận.
Khi xây dựng Luật về hiến tạng, Việt Nam đã tham khảo các quy định pháp luật về hiến tạng trên thế giới, trong đó có quy định về các điều kiện chết, điều kiện hiến tạng nên hệ thống pháp luật của Việt Nam về hiến tạng cũng đồng dạng thống nhất với hệ thống quy chuẩn trên thế giới. Gần đây Mỹ đã điều chỉnh hệ thống pháp luật, theo đó nếu một người dưới 18 tuổi chưa đăng ký hiến tạng nhưng có tâm nguyện “sẽ hiến mô tạng nếu không may qua đời” và được gia đình chấp nhận thì họ vẫn tiếp nhận.
Thời gian tới, ngành y tế sẽ trình Chính phủ và Quốc hội sửa đổi luật hiến ghép mô trên người, mở rộng luật đăng ký hiến tạng, tiếp nhận thêm trường hợp chết não dưới 18 tuổi, nếu gia đình xác nhận thông tin rằng, trước khi chết người thân của họ mong muốn hiến tạng. Hoặc những người dưới 18 tuổi muốn đăng ký hiến tạng mà gia đình đồng ý thì vẫn được chấp nhận.
Gợi ý chính sách
Có một thực tế qua chia sẻ của những người trong ngành cho thấy dù hành lang pháp lý của Việt Nam khá đầy đủ, song việc quy định rõ cơ chế khuyến khích chưa thực sự giúp cho người hiến tạng được hưởng đúng giá trị để bù đắp cho sức khỏe – đối với những trường hợp cho thận, gan, phổi từ người cho sống.
Theo phân tích của bác sĩ chuyên ngành, chỉ trừ bố mẹ, vợ chồng cho nhau, còn ngoài xã hội dù có thân tình, thương nhau, có thể cho nhau thận nhưng phải hiểu với một người sức khỏe bình thường khi lấy đi một quả thận, họ sẽ mất6 tháng không làm được gì. Có nghĩa là trong 6 tháng đầu sau khi lấy đi một quả thận họ chỉ làm việc nhẹ nhàng, một năm sau sức khỏe mới hồi phục.
Pháp luật quy định cấm chuyện mua bán nhưng hiện vẫn rất nhiều hình thức mua bán thận trá hình, họ gặp nhau ở đâu đó để thống nhất việc cho thận, giá cả, bác sĩ không thể biết được việc này. Chính vì vậy, nhiều người cho rằng nếu có quy định minh bạch về việc người có nhu cầu hiến tặng và nhận có thể đến cơ sở y tế đăng ký, khi cơ sở y tế thấy hòa hợp tương thích sẽ lựa chọn. Đương nhiên khi đó người nhận thận phải nộp tiền cho cơ sở y tế để trả cho người cho thân chăm sóc sức khỏe cho người hiến tạng. Còn nếu để làm chui người bệnh cần thận mất rất nhiều tiền, còn người cho cũng nhận được không đáng là bao. Tức là phải có một cơ quan mang tính độc lập cho phép minh bạch việc mua bán tạng vừa lợi cho nhà nước, bệnh nhân và cả người cho tạng.
Ông Phúc thì cho rằng cần mở rộng các hình thức đăng ký hiến tạng. Hiện nay không phải ai cũng biết việc đến bệnh viện hoặc trung tâm hiến tạng quốc gia đăng ký nên đây cũng là trở ngại.
“Vậy tại sao không mở rộng hình thức đăng ký như khi đăng ký thi bằng lái xe, chúng ta có thể tích hợp một biểu tượng ở bằng lái xe để biết rằng người này có một hành động đẹp và nhân văn. Các nước trên thế giới cũng đã làm điều này và chúng ta có thể triển khai” – ông Phúc nói và gợi ý cả quyền lợi, chế độ cho người hiến tạng và gia đình, tôn vinh họ cũng cần được xây dựng một cách tương xứng. Ví dụ như một người hiến tạng khi còn sống được trao tặng kỷ niệm chương của Bộ Y tế, được tặng thẻ bảo hiểm y tế suốt đời. Một người chết não hiến tạng được tôn vinh bằng kỷ niệm chương còn với người thân có thể tặng thẻ bảo hiểm y tế hoặc miễn giảm viện phí...
| Theo thống kê của Trung tâm Điều phối quốc gia về ghép bộ phận cơ thể người, chỉ trong 10 ngày sau trường hợp của bé Hải An, trung tâm này đã tiếp nhận 591 trường hợp đăng ký hiến tạng qua website, email, hotline và đến trực tiếp. |
Phương Nguyên – Tuệ Minh
Cập nhật tin tức công nghệ mới nhất tại fanpage Công nghệ & Cuộc sống
Nguồn tin: khoahocphattrien.vn






Tham gia bình luận